Tuberkuloosilääkkeiden aiheuttamien haittavaikutuksien oireenmukaisia hoito-ohjeita
Lääkeainehepatiitti
- Peruslääkkeistä Pza, Inh ja rifampisiinijohdannaiset voivat aiheuttaa lääkehepatiitin, tässä todennäköisyysjärjestyksessä.
- Toisen linjan lääkkeistä Eto on tavallisin lääkeainehepatiitin aiheuttaja. PAS, Bdq, Dlm, Pa ja Mfx ovat myös mahdollisia.
Toimintaohjeet
- Lievä maksa-arvojen nousu on TB-hoidon alussa yleistä, eikä se vaadi lääkkeiden tauottamista. Transaminaaseja ja bilirubiinia seurataan 1 viikon välein.
- Oireita: tarkista transaminaasit ja bilirubiini.
- Keskeytä lääkitys:
- Oireita ja ALAT nousee yli kolminkertaiseksi viitearvon ylärajasta
- ALAT nousee viisinkertaiseksi ilman oireita
- paitsi Bdq, Dlm ja Pa: katso erillinen ohje
- Oireita tai oireeton ja bilirubiinitaso nousee puolitoista-kaksinkertaiseksi.
- Selvitä muut maksan toimintaan vaikuttavat syyt (mm. sappikivet, hepatiitit, muut lääkkeet, luontaistuotteet, alkoholi). Jos bilirubiini on korkea, tarkista suora bilirubiini.
- Huomioi, että Inh muuttaa parasetamolin metaboliaa niin, että parasetamolin maksatoksisuus lisääntyy.
- Aloita lääkitys uudelleen, kun maksa-arvot ovat jälleen normaalirajoissa. Ensimmäisen tauotuksen jälkeen kaikki lääkkeet voidaan aloittaa yhtä aikaa maksa-entsyymi- ja bilirubiiniarvoja seuraten. Seuraa maksa-arvoja kahdesti viikossa.
- Koska Rif ja Inh ovat tehokkaimmat ensilinjan lääkkeet, ne pyritään aloittamaan lääkeherkän tuberkuloosiin hoidossa aina uudelleen.
- Jos lääkehepatiitti uusii: keskeytä lääkitys. Aloita lääkitys uudelleen, kun maksa-arvot ovat jälleen normaalirajoissa tai alle kaksi kertaa yli viitealueen. Jos Pza on vielä mukana lääkityksessä, jätä se pois. Aloita TB-hoito uudelleen yksi lääke kerrallaan, Rif ensin, viiden päivän välein. Seuraa maksa-arvoja kahdesti viikossa.
- Jos potilaan tilanne vaatii välttämättä TB-lääkityksen jatkamista, muodosta vähintään kolmen lääkkeen yhdistelmä ei-hepatotoksisisista lääkkeistä (esim. etambutoli, streptomysiini tai amikasiini, levofloksasiini, sykloseriini, linetsolidi), kunnes hepatiitti on rauhoittunut. Tarvittaessa konsultoi valtakunnallista tuberkuloosin hoidon ryhmää.
- Bdq, Dlm ja Pa:
- Transaminaasit voivat normalisoitua spontaanisti ajan kuluessa.
- Keskeytä lääkitys:
- Oireeton ja ALAT nousee kahdeksankertaiseksi viitearvon ylärajasta
- Oireeton ja ALAT nousee viisinkertaiseksi viitearvon ylärajasta ja nousu on kestänyt yli 2 viikkoa
- Oireita tai oireeton ja ALAT-nousun lisäksi bilirubiinitason nousee yli kaksinkertaiseksi
- Oireita ja ALAT nousee yli kolminkertaiseksi viitearvon ylärajasta
Gastrointestinaaliset oireet
- Pahoinvointi, oksentelu
- Poissulje fertiili-ikäisellä naisella graviditeetti.
- Poissulje lääkehepatiitti.
- Oireet lievittyvät usein muutaman viikon sisällä hoidon aloittamisesta.
- Eto ja PAS-lääkityksiin liittyvää pahoinvointia voi vähentää lääkeannoksen vähittäisellä lisäämisellä kahden-kolmen päivän välein (drug ramping) lopulliseen hoitoannokseen. Annostele Eto-lääkityksen suurempi annos illalla (esim. 250 mg + 500 mg).
- Pahoinvointia ja oksentelua aiheuttavien TB-lääkkeiden ottaminen ennen nukkumaan menoa, jos mahdollista (valvottu hoito).
- Metoklopramidi 10 mg 30 min ennen ruokailua, max 30 mg /vrk. Huom: vain lyhytaikaiseen käyttöön (ad 5 vrk).
- Ondansetroni 4-8 mg x 1-2 / vrk. Esim. 30 min ennen lääkeannoksia ja 8 tuntia lääkeannoksen jälkeen (tarkista interaktiot).
- Jos pahoinvointi ja oksentelu jatkuvat heikentäen ravitsemustilaa ja vaarantaen TB-hoidon toteutumisen, voi yrittää TB-lääkkeiden ottamista 30 min aterian jälkeen tai pienen välipalan kera (esim. voileipä). Huomattava, että esim. isoniatsidin ja rifampisiinin imeytyminen vähenee.
- Jos oireet eivät lievene kaikista yrityksistä huolimatta, ota potilas sairaalaseurantaan. Tarvittaessa parenteraalinen nesteytys. Yritä löytää vaihtoehtoinen, tehokas lääkeyhdistelmä, jonka potilas sietää.
- Ripuli
- Poissulje Clostridium difficile-infektio.
- Loperamidi oireenmukaisena hoitona tarvittaessa (ei jatkuvana).
- Ylävatsavaivat, dyspepsia
- H2-salpaajat, PPI-lääkkeet
- Minimoi NSAID-lääkkeiden käyttö
- Tutki helikobakteeri-infektion mahdollisuus. Jos gastroskopiaan ei ole mahdollisuutta, tutki noninvasiivisisella testillä (13C-ureahengitystesti ja ulosteen antigeenimääritys). Jos todetaan helikobakteeri-infektio, hoida se. TB-lääkeyhdistelmässä on suositeltavampaa interaktioiden takia käyttää helikobakteeri-infektion uusintainfektion hoitoyhdistelmää eli happopumpun salpaaja (omepratsoli 20 mg / esomepratsoli 20 mg / lansopratsoli 30 mg / pantopratsoli 40 mg / rabepratsoli 20 mg) x 2 + amoksisilliini 1g x 2 + levofloksasiini 500 mg x 1 10 vrk ajan. Penisilliiniyliherkillä amoksisilliinin tilalla tetrasykliini 500 mg x 4.
- Jos verenkuva on ennen TB-hoidon aloitusta poikkeava. Huomaa, että disseminoidussa tuberkuloosissa voi olla jopa leukemoideja verenkuvamuutoksia.
- Jos lääketauko tai kasvutekijähoito ei korjaa muutoksia.
- Jos B-eos > 3 x 109/ l.
- Immunologinen trombosytopenia (Rif)
- Hemolyyttinen anemia (Rif, Inh, Sm, Lfx, Mfx)
- Agranulosytoosi (mikä tahansa TB-lääke)
- Pansytopenia (linetsolidi)
- Nf < 1 x 109/ l → lyhytvaikutteinen kasvutekijävalmiste, filgrastiimi (esim. Neupogen 0.3 mg/ml s.c./ Zarzio 30MU/0.5 ml s.c.). Filgrastiimi annostellaan hoitovasteen mukaan päivittäin - viikoittain, kunnes Nf > 1 x 109/ l.
- Nf < 0.5 x 109/ l → lääketauko
- B-eos > 3 x 109/ l → tilanteen tarkempi selvitys sekä epäiltyjen lääkkeiden tauotus. Jos tilanne ei korjaannu, hematologin konsultaatio.
- Jos minkä tasoiseen eosinofiliaan tahansa liittyy elinoireita (esim. kuumeilu, iho-oireet, maksaentsyymien nousu, keuhkoreaktiot)→ epäiltyjen lääkkeiden tauotus, hematologin konsultaatio, luuydinnäyte ja muut selvitykset.
- Puolita Lzd-annos.
- B6-vitamiinilisä 50-100 mg /vrk, jos se ei jo ole lääkityksessä mukana.
- Jos anemia ei korjaannu yllä mainituilla toimilla, harkitse punasolusiirtoa ja /tai keskeytä Lzd-lääkitys.
- Tromb < 100, puolita Lzd-annos.
- B6-vitamiinilisä 50-100 mg /vrk, jos se ei jo ole lääkityksessä mukana.
- Tromb < 50 x 109/l, keskeytä Lzd-lääkitys.
- Jos nenä / ienverenvuotoja / makroskooppinen hematuria, keskeytetä Lzd-lääkitys korkeammilla trombosyyttiarvoilla.
- Nf < 1.3 → Puolita Lzd-annos.
- B6-vitamiinilisä 50-100 mg /vrk, jos se ei jo ole lääkityksessä mukana.
- Nf < 1 x 109/ l → lyhytvaikutteinen kasvutekijävalmiste, filgrastiimi (esim. Neupogen 0.3 mg/ml s.c./ Zarzio 30MU/0.5 ml s.c.). Filgrastiimi annostellaan hoitovasteen mukaan päivittäin - viikoittain, kunnes Nf > 1 x 109/ l.
- Nf < 0.5 x 109/l → keskeytä Lzd-lääkitys.
-
Valoherkkyys
- Neuvo suojautumaan valolta (vaatetus ja aurinkosuojavoiteet), jos käytössä Pza, fluorokinoloni tai klofatsimiini
-
Flushing eli lehahdusoire
- Flush – ja/tai kutinaoire ilman ihottumaa voi tulla 2-3 tuntia lääkityksen jälkeen. Punoitus ja kuumotus tulee yleensä kasvoihin ja päänahkaan. Reaktioon voi liittyä silmien punoitusta ja vuotamista. Syynä useimmiten Rif tai Pza. Oire on yleensä lievä ja häviää ilman hoitoa. Jos se häiritsee potilasta, voi hoitaa antihistamiinilla.
- Inh voi aiheuttaa flush- ja/tai kutinaoireitta, verenpaineen nousua tai laskua 2-3 tuntia tyramiinia tai histamiinia sisältävien ruokien nauttimisen jälkeen. Tähän voi liittyä kuumia aaltoja, tykytystä tai päänsärkyä. Neuvo potilasta välttämään näitä ruokia.
-
Aknetyyppiset ihomuutokset
- Liittyy Inh, Eto, Cfz-lääkkeisiin.
- Hoitona paikalliset aknehoidot.
-
Lievä ihoreaktio
- Lievässä ihoreaktiossa (kutina +/- ohimenevä morbilliforminen ihottuma) lääkitystä voidaan jatkaa potilasta seuraten ja antaa antihistamiinia (esim. setiritsiini 10mg 1 tabl päivässä tai hydroksitsiini 25mg-50mg/vrk). Jos tästä ei ole apua, voi kokeilla 2-3 viikon ajan pieniannoksista steroidihoitoa, esim. prednisolon 10-20 mg / vrk.
- Erotusdg: syyhy, kontaktidermatiitti, valoherkkyys, muut lääkkeet, muut ihosairaudet, kuivan ihon aiheuttama kutina (klofatsimiini), hypotyreoosi, HIV-infektioon liittyvät iho-oireet
-
Keskivaikea ihoreaktio
- Ihoreaktio ei rauhoitu edellä mainituilla lääkkeillä, mutta siihen ei liity kuumetta.
- Lääketauko. Antihistamiini ja tarvittaessa steroidi, esim. prednisolon 25 mg / vrk.
-
Urtikaria
- Liittyy useimmiten Inh, Rif, Pza, Eto, FQ ja Emb-lääkkeisiin.
- Lääketauko.
- Jos ei anafylaksiaa, turvotusta tai hengitysvaikeuksia, aloita lääkitys uudelleen yksi kerrallaan kuten edellä, pari ensimmäistä päivää pienemmällä annoksella.
-
Vaikea yliherkkyysreaktio
- Jos iho-oireeseen liittyy systeemioireita (kuume, limakalvo-oireet, ihon rakkulointi, huulien tai silmien turvotus, hengitysvaikeuksia /obstruktio), keskeytä kaikki rektion aikana käytössä olleet TB-lääkkeet.
- Toksinen epidermaalinen nekrolyysi (TEN) ja Stevens-Johnsonin syndrooma ovat harvinaisia, mutta henkeä uhkaavia ja ne vaativat aina sairaalahoitoa, tarvittaessa myös tehohoitoa. Reaktion aiheuttajien todennäköisyysjärjestys: Pza>Rif, Sm>Inh>Emb.
- Jos reaktion aiheuttanut lääke on yhdistelmässä tärkeä tai aiheuttaja on epäselvä, konsultoi ihotautilääkäriä epikutaanitestauksen mahdollisuudesta.
- Vaikean haittavaikutuksen aiheuttanut lääke lopetetaan pysyvästi.
-
DRESS (Drug Rash with Eosinophilia and Systemic Symptoms
- Vaikea, harvinainen yliherkkyysreaktio, liittyy useimmiten Emb, Inh, Rif-lääkkeisiin.
- Oireita korkea kuume, iho-oire (rash), lymfadenopatia, huomattava eosinofilia, erilaiset elinmanifestaatiot (hepatiitti, pleuriitti, myosiitti, splenomegalia)
- Keskeytä kaikki reaktion aikana käytössä olleet TB-lääkkeet.
- Systeeminen steroidihoito, immunoglobuliinihoito.
- Korvaava TB-hoito toisen linjan lääkkeistä.
- Epikutaanitestaus aiheuttajan selvittämiseksi.
-
Kokleaarinen ototoksisuus (VIII aivohermon vaurio)
- Liittyy Ami- ja Sm-lääkkeisiin. Kumulatiivinen vaikutus.
- B-12SrRNA (20205), pyydä tutkimaan kiireellisenä (vastaus 5 vrk: ssa, muuten vie kuukauden). Jos todetaan mitokondriaalinen mutaatio, ei ag-hoitoa pitäisi antaa, koska kuuroutuminen 100 % varmaa.
- Vältä loop-diureetteja (furosemidi), jotka lisäävät toksisuutta.
- Oireita tinnitus ja kuulon heikkeneminen alkaen ylä-äänistä.
- Omatoiminen kuulon seuranta.
- Kiinnitä huomiota potilaan kykyyn osallistua normaalilla puheäänellä käytyyn keskusteluun. Audiogrammi hoidon alussa ja vähintään kahden kuukauden välein.
- Jos lievä kuulon alenema ilmaantuu eikä ole mahdollisuutta lopettaa hoitoa, harkitse lääkehoidon annostelun harventamista 2-3 x viikossa.
- Voi joskus olla reversiibeli, edellyttää hoidon lopettamista.
-
Vestibulaarinen ototoksisuus
- Liittyy Sm- ja Ami-lääkkeisiin. Kumulatiivinen vaikutus.
- Varhaisoireita korvien lukkoisuus ja soiminen (tinnitus).
- Muita oireita: huimaus, pahoinvointi, oksentelu, tasapainohäiriöt erityisesti hämärässä tai pimeässä liikuttaessa.
- Tutki kuukausittain: nystagmuksen havainnointi, tasapaino (Rombergin testi, sokkokävely), koordinaatiokokeet.
- Jos varhaisoireita, eikä hoitoa voi lopettaa, harkitse lääkehoidon annostelun harventamista 2-3 x viikossa.
- Hoito: toksisen lääkehoidon lopetus.
- On irreversiibeli haittavaikutus.
- Metallin maku suussa
- Eto ja fluorokinolonilääkityksiin liittyvä haittavaikutus. Ksylitolipurukumin tai -pastillin pureskelu saattaa lievittää oiretta.
- Suun kuivuminen
- Riittävä päivittäinen juominen (70-kiloinen aikuinen: 1,5- 2 l/ vrk). Vesi on terveellisin janojuoma.
- Pureskelua stimuloiva ruokavalio, ksylitolipurukumi ja –pastillit.
- Hapanmaitotuotteet saattavat lievittää kuivuuteen liittyvää suun limakalvojen poltetta.
- Suun limakalvojen voitelu ruoka- tai oliiviöljyllä.
- Päivittäisen suuhygienian moitteeton ylläpito.
- Kuivan suun paikallishoitoon tarkoitetut valmisteet, liuokset, geelit, imeskely- ja pureskelutabletit ja pastillit apteekista.
- Säännölliset hammastarkastukset hammaslääkärillä vähintään kerran vuodessa.
- Suuhygieenikon tarkastusta suositellaan puolen vuoden välein MDR-tuberkuloosin hoidon aikana
- Nivel- ja lihaskivut
- Tutki S-uraatti, P-TSH, P-T4v, K, Na, ionCa, Mg.
- Jos nivelkivun lisäksi on nivelturvotusta ja nesteilyä, otetaan nivelnestenäyte, josta tutkitaan ainakin solut ja kiteet.
- Fysioterapia, kylmäpakkaukset
- NSAID-lääkkeet, parasetamoli
- Kihti
- Kihtidieetti.
- NSAID-lääkitys, jos ei kontraindikaaitoita.
- Jos liittyy Pza tai Emb-lääkitykseen, eikä rauhoitu NSAID-lääkityksellä, konsultoi reumalääkäriä mahdollisesta kolkisiinihoidosta ja –profylaksiasta.
- Tendiniitti
- Jos lievä kipuoire, NSAID-lääkitys ja raaja lepoon.
- Jos vaikea-asteinen oireilu, taota lääkitys
- Jos jänneruptura, on FQ-lääkitys lopetettava.
- Tarkista, että potilaalla on riittävä B6-vitamiinisubstituutio. Annosta voi nostaa ad 100-150 mg/ vrk oireiden ilmaannuttua. Huomaa, että yli 200 mg B6-vitamiiniannos saattaa aiheuttaa neuropatiaa.
- Tarkista potilaan ravitsemustila.
- Tutki ja korjaa elektrolyyttihäiriöt (K, Na, ionCa, Mg).
- Identifioi muut kuin TB-lääkityksestä johtuvat aiheuttajat ja puutu niihin.
- Harkitse Eto ja Cs-pitoisuuksien tutkimista. Jos mahdollista, pienennä annoksia ja kontrolloi pitoisuudet uudelleen.
- Harkitse Ami-annostusta
- Parasetamoli / NSAID-lääkitys, jos ei kontraindikaatioita.
- Hieronta, fysioterapia.
- Trisyklinen antidepressantti, jos ei kontraindikaatioita. Ei linetsolidin kanssa! Katso Lääkeinteraktiot ja -haitat -tietokanta.
- Karbamatsepiini, jos ei kontraindikaatioita. Katso Lääkeinteraktiot ja -haitat -tietokanta. Varoen jos hematologisia tai maksaongelmia jo edeltä.
- Gabapentiini, jos ei kontraindikaatioita. Runsaasti haittavaikutuksia. Katso Lääkeinteraktiot ja -haitat -tietokanta. Varoen munuaisten vajaatoiminnassa, annosta redusoitava.
- Liittyy erityisesti Eto ja PAS-lääkkeisiin.
- Kliinisten hypotyreoosin oireiden arvio kuukausittain.
- TSH ja T4v 3 kk välein.
- TSH ja T4v 1 kk välein, jos kliininen hypotyreoosiin viittaava oire tai TSH nousussa.
- Tyroksiinisubstituutiohoito aloitetaan, jos potilaalla on hypotyreoosiin viittaavia oireita ja TSH ylittää viitealueen tai oireettomalla potilaalla TSH on 2 x normaaliylärajan yläpuolella.
- Aikuiset: aloita Thyroxin 0.1mg ½ tabl / vrk 2 vko, sitten ½ ja 1 tabl vuoroaamuin 2 vko ajan. Tarve on yleensä 0.1mg 1-11/2 tabl / vrk.
- Vanhukset ja sydänsairaat: aloita 25 mcg/ vrk 4 vko.
- Tyroksiinilääkitys otetaan 10 min ennen aamupalaa. Rauta- tai kalkkitabletteja, sukralfaattia, antasideja ei pidä ottaa neljään tuntiin.
- Hoitoa jatketaan, kunnes hypotyreoosiin johtanut TB-lääkitys on loppunut
- Väsymys, keskittymisongelmat, ärtyneisyys, mielialan vaihtelut, unihäiriöt, lievä depressio
- Nämä ovat yleisiä oireita. Tuettava potilasta sietämään yo oireita ja kerrotaan, että oireet lievittyvät ajan mittaan. TB-lääkitystä ei tauoteta tai vaihdeta yksinomaan näiden oireiden vuoksi.
- Psyykkinen supportio.
- Arvioi potilaan psykososiaalinen tilanne, järjestä tarvittavaa tukea.
- Ulkoilu, kuntoilu.
- Kahvin juonnin vähentäminen, erityisesti iltaisin.
- Melatoniinivalmiste unihäiriöihin.
- Päänsärky
- NSAID-lääkkeet.
- Keskivaikea- vaikea depressio +/- suisidaalisuus
- Liittyy Cs, Eto, Inh- lääkkeisiin. FQ pienempi riski.
- Arvioi aina suisidaalisuus. Jos suisidaalinen, ota heti sairaalahoitoon.
- Psykiatrin konsultaatio.
- Psyykkinen supportio.
- Arvioi potilaan psykososiaalinen tilanne, järjestä tarvittavaa tukea.
- Eto ja Cs annosten pienentäminen ad 500 mg / vrk.
- Keskivaikea-vaikea depressio: antidepressiivinen lääkehoito, jos sille ei ole kontraindikaatioita. Huom. trisyklisiä antidepressantteja tai SSRI-lääkkeitä ei saa käyttää linetsolidihoidon aikana.
- Jos depressio-oire ei lievity tai pahenee, vaikka em. toimenpiteet tehty, keskeytä ensin Cs-lääkitys. Jos tilanne edelleen vaikea, lopetettava myös Eto lääkitys.
- Inh: lääketauko. Jos depressio +/- suisidaalisuus väistyvät nopeasti lääketauon aikana, vahvistaa se Inh:n osuuden. Inh tulisi poistaa lääkeyhdistelmästä.
- Psykoosi
- Liittyy Cs, FQ tai Inh- lääkkeisiin.
- Potilas on otettava välittömästi sairaalahoitoon ja konsultoitava psykiatria.
- Epäiltyjen lääkkeiden tauotus, kunnes psykoottinen tila väistyy tai on hallittavissa.
- B6-vitamiini vähintään 150 mg x 1, ellei ole jo lääkelistalla.
- Antipsykoottinen lääkitys psykiatrin arvion mukaan.
- Poissulje hypotyreoosi, huumeet ja alkoholi psykoosin taustalta.
- Tilanteen rauhoituttua pyri rakentamaan uusi lääkeyhdistelmä ilman epäiltyjä lääkkeitä tai antipsykoottisen lääkityksen turvin. Cs hankalin. Jos muita hoitovaihtoja ei ole, yritä toteuttaa Cs-lääkitys pienemmällä annoksella.
- Kouristelu
- Liittyy Cs, FQ tai Inh- lääkkeisiin.
- Välittömästi sairaalahoitoon.
- Antikonvulsiivinen lääkehoito. Seuraa lääkeainepitoisuuksia (fenytoiini, valproaattihappo), selvitä interaktiot.
- B6-vitamiini 150-200 mg / vrk
- Epäiltyjen lääkkeiden tauotus.
- Tutki ja korjaa elektrolyyttihäiriöt (K, Na, ion Ca, Mg).
- Selvitä mahdolliset muut syyt kouristeluun.
- Kun kouristelu loppunut, aloita kouristuskynnystä alentava TB-lääkitys yksi kerrallaan.
- Cs mielellään pysyvästi pois lääkeyhdistelmästä, jos muita vaihtoehtoja on käytettävissä.
- Serotoniinisyndrooma
- Liittyy Lzd-lääkitykseen. Laukaisevana tekijänä tyramiinia sisältävät ruoka-aineet ja tietyt serotoninergiset lääkkeet (mm. MAO-estäjät, SSRI-, trisykliset antidepressantit, adrenergiset lääkkeet).
- Oirekuva vaihtelee lievästä vaikeaan, vähintään kolme seuraavasta oireesta: Mielialan muutos (ahdistuneisuus, sekavuus, hypomania), agitaatio, ripuli, kuume, hyperrefleksia, koordinaatiohäiriöt, myoklonus ad kouristelu, hikoilu, vapina, nystagmus. Statuksessa vihjeinä hikoilu, klonus, hyperaktiiviset jänneheijasteet, laajentuneet pupillit, kuivat limakalvot, vilkkaat suoliäänet.
- Välittömästi sairaalahoitoon, tilanteen vaikeusasteen mukainen hoito.
- Lzd lopetus.
- Laukaisevien tekijöiden kartoitus ja puuttuminen muihin lääkevalmisteisiin.
Hematologiset haittavaikutukset
TB-lääkkeiden aiheuttamat hematologiset haittavaikutuksetKaikki tuberkuloosilääkkeet voivat aiheuttaa verenkuvamuutoksia. Kaikki vaikutukset eivät aiheuta toimenpiteitä.
Tarkista Pvk ja diffi vähintään kerran kuukaudessa TB-lääkityksen aikana. Kiinnitä huomiota hemoglobiinin, leukosyyttien, neutrofiilien, eosinofiilien ja trombosyyttien määriin.
Taulukko TB-lääkkeiden aiheuttamat verenkuvan muutokset. Lähde: Curry International Tuberculosis Center and California Department of Public Health 2016: Drug-Resistant Tuberculosis: A Survival Guide for Clinicians, Third Edition
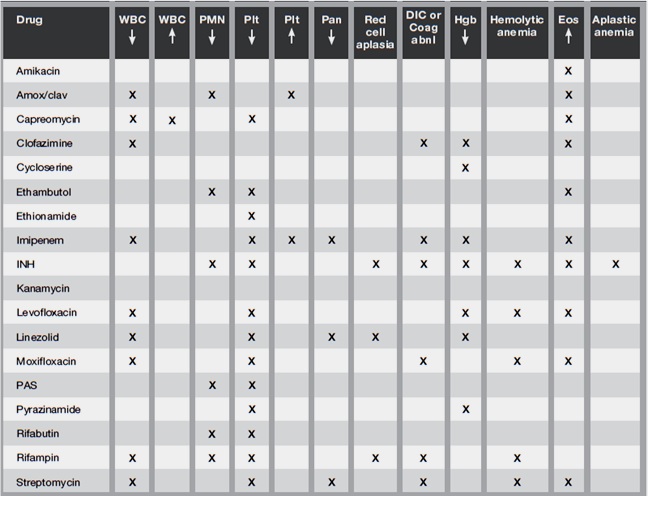
Konsultoi hematologia (luuydinnäytteen tarve?):
Hematologisen haittavaikutuksen aiheuttanut lääke on lopetettava pysyvästi:
Leuko – ja neutropeniaa voidaan seurata ja jatkaa TB-lääkitystä granulosyyttikasvutekijän tuella tiettyyn rajaan asti:
Eosinofiliaa voidaan seurata oireettomalla henkilöllä melko pitkään:
Anemia liittyen linetsolidihoitoon
Trombopenia liittyen linetsolidihoitoon
Leuko- ja neutropenia liittyen linetsolidihoitoon
Iho-oireet
Tuberkuloosilääkkeet voivat aiheuttaa monenlaisia iho-oireita. Makupapulaarinen ihottuma ja kutina ovat tavallisia, hoidon alkuvaiheeseen liittyviä haittavaikutuksia. Nämä oireet voivat väistyä ensimmäisten hoitoviikkojen aikana ilman lääkityksen keskeyttämistä. Jos ihoreaktio on lievä, jatka TB-hoitoa ja hoida oireenmukaisesti (katso alla).
Jos potilaalla on seuraavia oireita: anafylaksia, kuume, urtikaria, suun limakalvo-oireita, huulten tai silmäluomien turvotusta, hengenahdistusta tai ihon rakkulointia, tulee lääkehoito aina keskeyttää. Reaktion aiheuttanut lääke tulee selvittää ja pysyvästi lopettaa lääkeyhdistelmästä.
Ihottuman rauhoituttua aiheuttajalääke saadaan selville aloittamalla lääkkeet uudelleen (2-3 päivän välein) alkaen tärkeimmistä lääkkeistä (Inh tai Rif). Aloitusannos voi olla pieni. Lääkeannos nostetaan kolmantena päivänä tavanomaiseksi.
| Lääkkeiden uudelleen aloitus ei-anafylaktisen allergisen reaktion jälkeen | ||
|---|---|---|
| Lääke | Annos, päivä 1 | Annos, päivä 2 |
| Isoniatsidi | 50mg | 300mg |
| Rifampisiini | 75mg | 300mg |
| Pyrazinamidi | 250mg | 1000mg |
| Etambutoli | 100mg | 500mg |
| Streptomysiini | 125mg | 500mg |
| Levofloksasiini | 50mg | 250mg |
| PAS | 1g | 4g |
| Etionamidi | 125mg | 375mg |
| Sykloseriini | 125mg | 250mg |